微信公眾號: 回映電子
功能性消化不良(Functional Dyspepsia, FD)是臨床最常見的功能性胃腸病之一,其核心癥狀包括餐后飽脹、早飽和上腹痛,嚴重影響患者生活質量。近年研究逐步揭示了其與迷走神經調控失衡的強關聯性,迷走神經通過腦干孤束核(Nucleus Tractus Solitarius, NTS)與迷走神經背核(Dorsal Motor Nucleus of the Vagus, DMV)形成的迷走-迷走反射,直接調控胃動力、內臟感知及炎癥反應。FD患者常表現為迷走神經張力降低,導致胃排空延遲、十二指腸低度炎癥及TRPV1介導的內臟超敏。
非侵入性經皮耳迷走神經刺激(taVNS)通過激活耳部迷走神經分支,直接作用于NTS-DMV環路,動物實驗證實其可同步改善胃動力障礙、內臟超敏及炎癥反應,療效與侵入性VNS相當。這一發現為FD的臨床轉化提供了兼具安全性與靶向性的新策略。
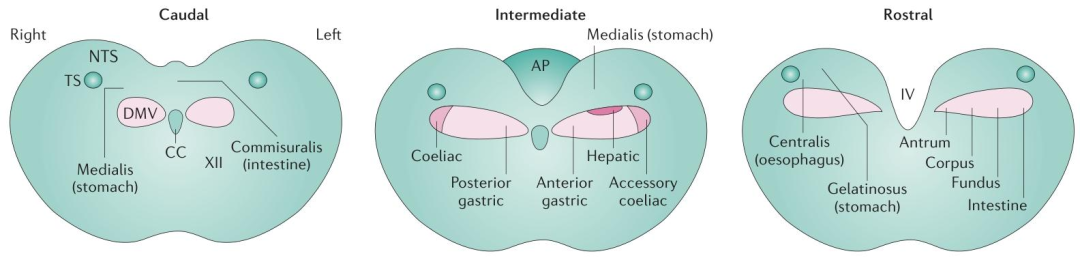
孤束核和迷走神經背運動核的解剖結構
HUIYING
功能性消化不良的神經生理基礎
胃動力障礙與內臟超敏反應
FD的核心病理特征包括胃動力障礙和內臟超敏反應。胃動力障礙主要表現為胃排空延遲和胃適應性舒張功能減退,導致餐后胃竇蠕動減少,食物滯留于胃內。內臟超敏反應則表現為胃腸道對機械和化學刺激的敏感性增加,這與瞬時受體電位香草酸亞型1(TRPV1)在胃黏膜中的上調密切相關。TRPV1是一種與痛覺傳導相關的離子通道,其過度表達直接加劇了FD患者的腹痛癥狀。
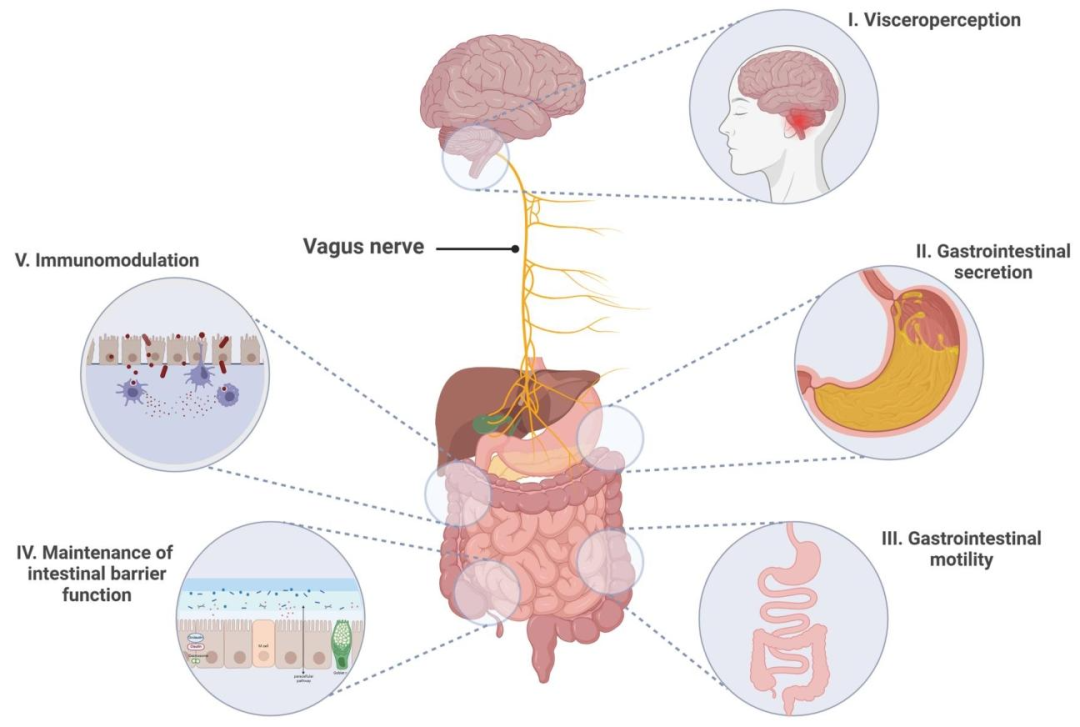
消化道內臟痛覺感受的潛在機制
十二指腸炎癥與免疫失調
十二指腸低度炎癥是FD的另一重要病理機制。嗜酸性粒細胞和肥大細胞浸潤導致促炎細胞因子(如IL-6、IL-1β、TNF-α)釋放,破壞十二指腸屏障功能,增加黏膜通透性,引發免疫反應。這種炎癥狀態進一步通過神經-免疫交互作用影響迷走神經信號傳導,加劇胃動力障礙)。
迷走神經調控胃腸功能的核心作用
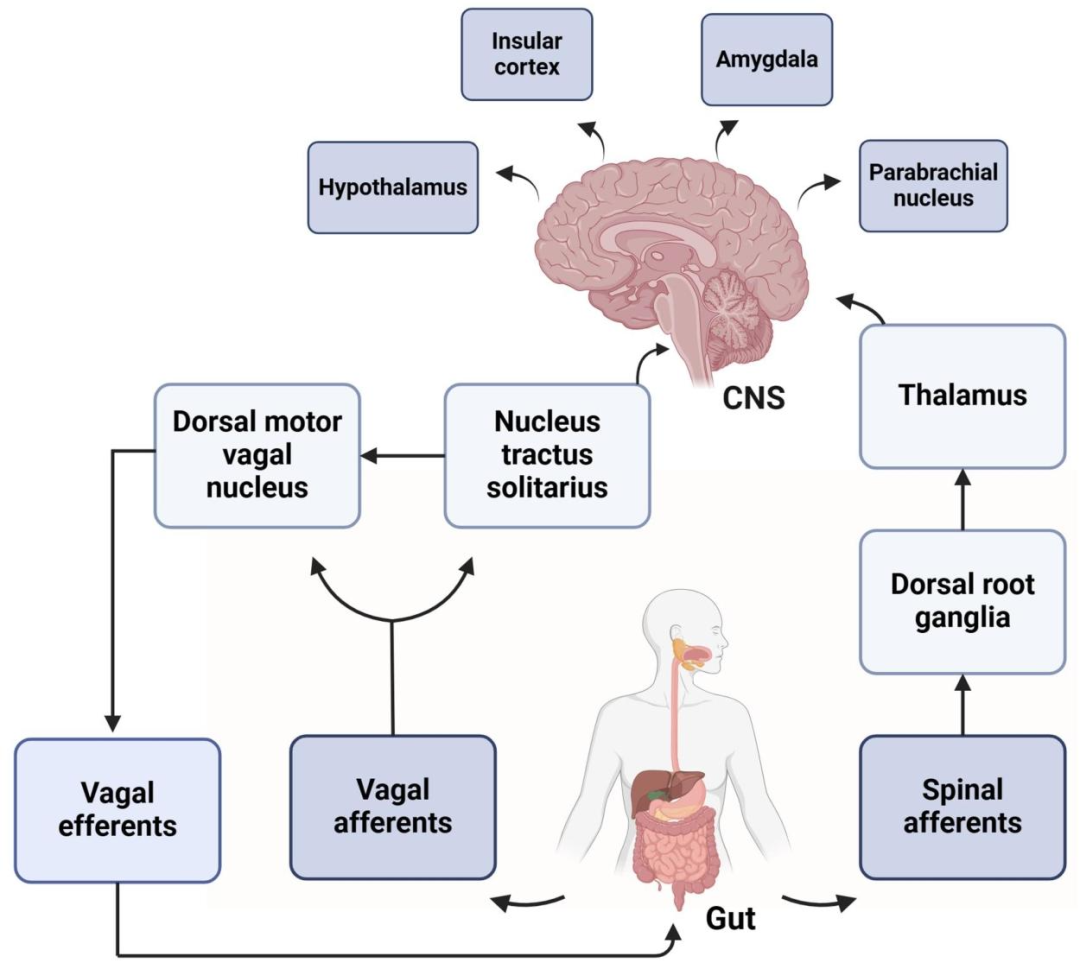
迷走神經是連接中樞神經系統與胃腸道的核心通路。其傳入纖維將內臟感覺信號傳遞至孤束核NTS,NTS整合信息后通過迷走神經背核調控胃動力。迷走神經的傳出纖維通過膽堿能通路(Cholinergic Anti-inflammatory Pathway, CAP)調節胃腸平滑肌收縮和分泌功能,同時通過膽堿能抗炎通路抑制炎癥反應。FD患者的迷走神經張力降低,導致上述調控功能失衡,加劇癥狀。
迷走神經在胃腸道中的作用
HUIYING
經皮耳迷走神經刺激(taVNS)的治療機制
激活迷走神經通路
taVNS通過刺激耳部迷走神經分支激活迷走神經通路。耳部迷走神經分支直接投射至NTS,進而激活DMV,形成迷走-迷走反射。這一過程無需侵入性手術,避免了傳統膈下迷走神經刺激(SDVNS)的感染和心動過緩風險。
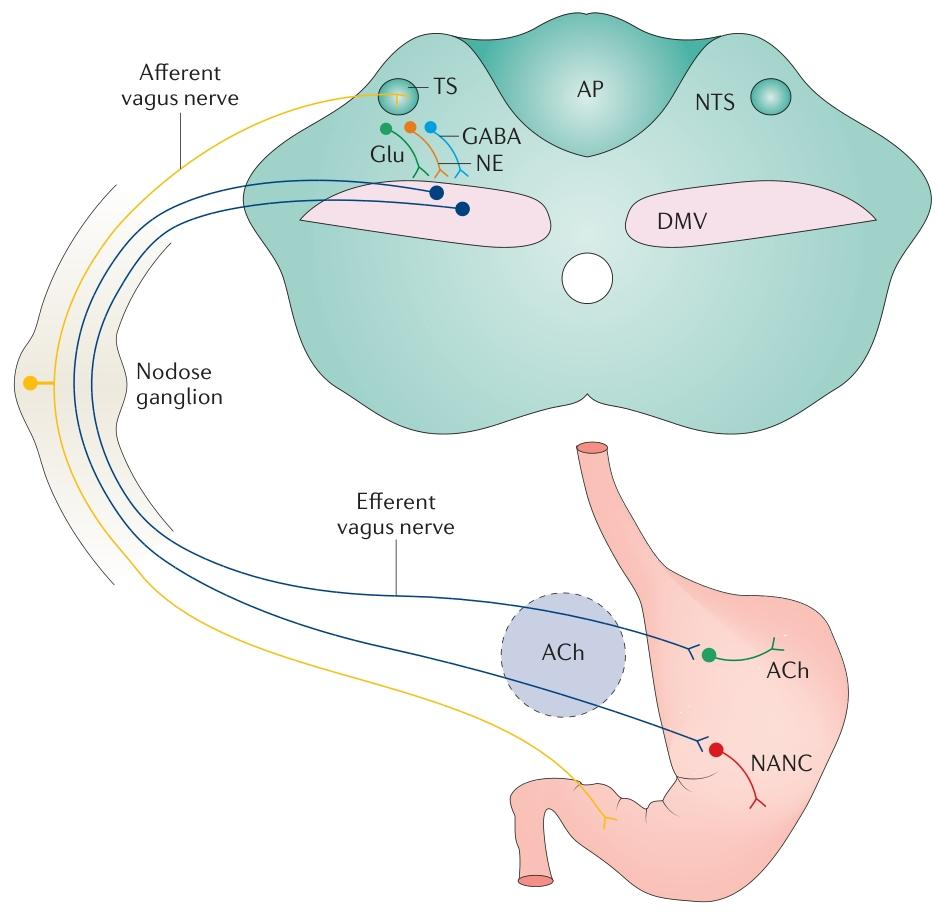
迷走- 迷走反射構成的腦干神經回路
膽堿能抗炎通路(CAP)的激活
taVNS通過增加乙酰膽堿(ACh)釋放,激活α7煙堿型乙酰膽堿受體(α7nAChR),抑制NF-κB信號通路,減少促炎細胞因子(IL-6、IL-1β、TNF-α)的釋放。動物實驗顯示,taVNS顯著降低FD模型大鼠十二指腸中NF-κB p65水平,同時上調α7nAChR表達。
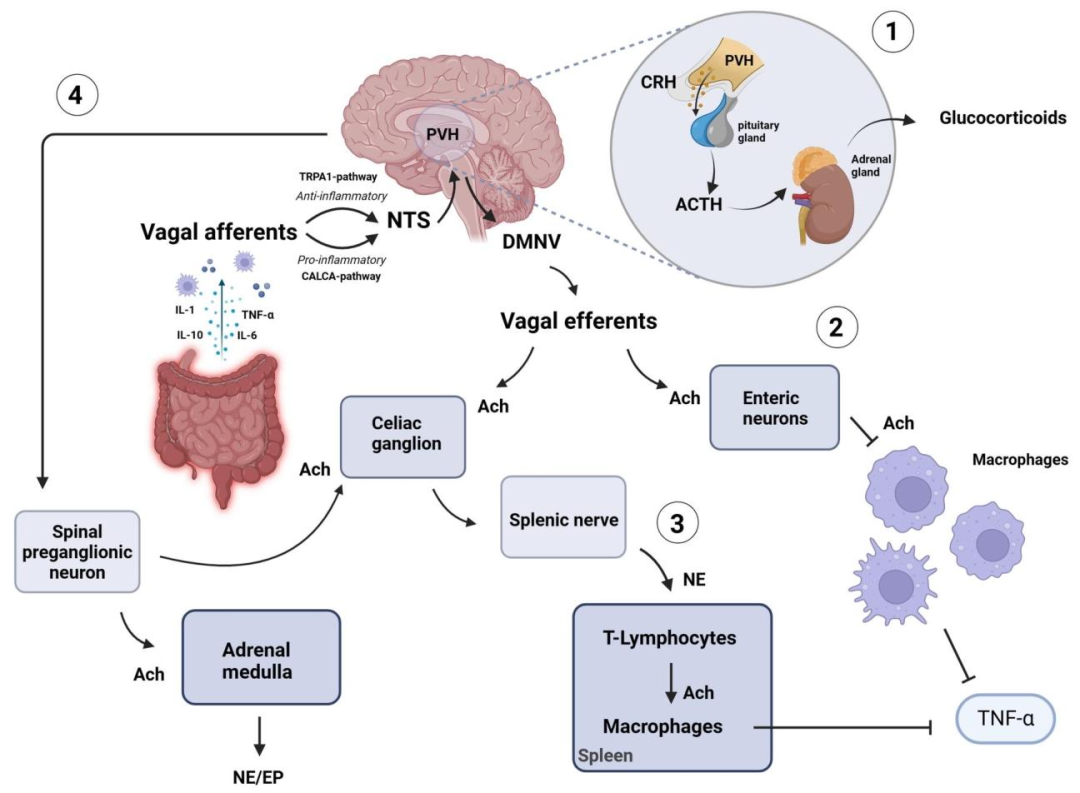
迷走神經的抗炎特性
(1)通過迷走神經傳入纖維激活下丘腦 - 垂體 - 腎上腺軸;
(2)激活膽堿能抗炎通路;
(3)通過迷走神經傳出纖維的非神經元膽堿能通路;
(4)激活迷走神經傳入通路,包括瞬時受體電位錨蛋白 1(TRPA1)通路(抗炎信號)和降鈣素基因相關肽 α(CALCA)通路(促炎信號)
胃動力與內臟敏感性的雙重調節
taVNS通過以下機制改善胃動力
胃排空加速:增加十二指腸胃動素(Motilin, MTL)水平,促進胃竇收縮。
內臟鎮痛:下調胃黏膜TRPV1表達,降低胃擴張誘發的肌電反應。
動物實驗表明,taVNS組大鼠的胃排空率較對照組提高,且對40-80 mmHg胃擴張刺激的肌電反應顯著減弱。
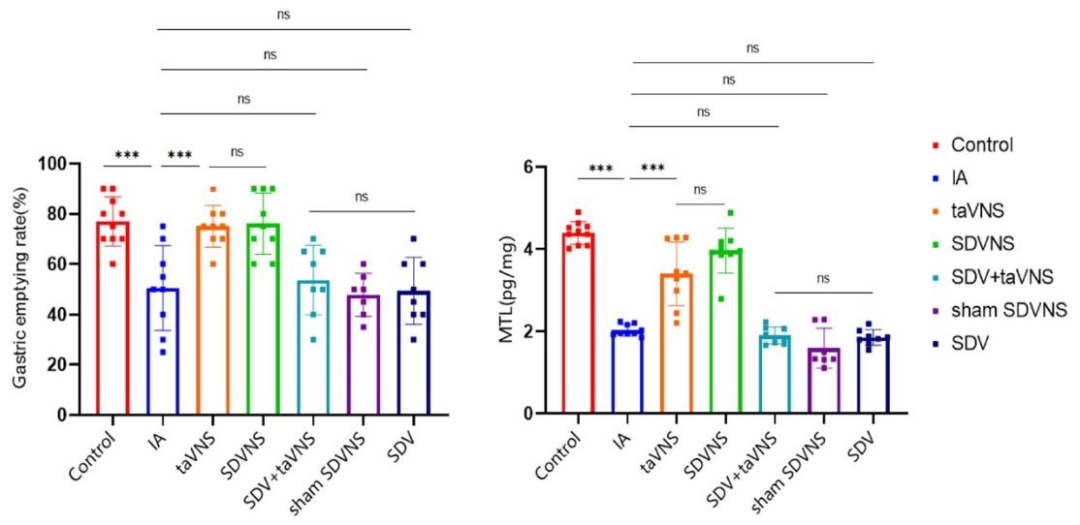
taVNS對胃排空率和MTL水平的影響
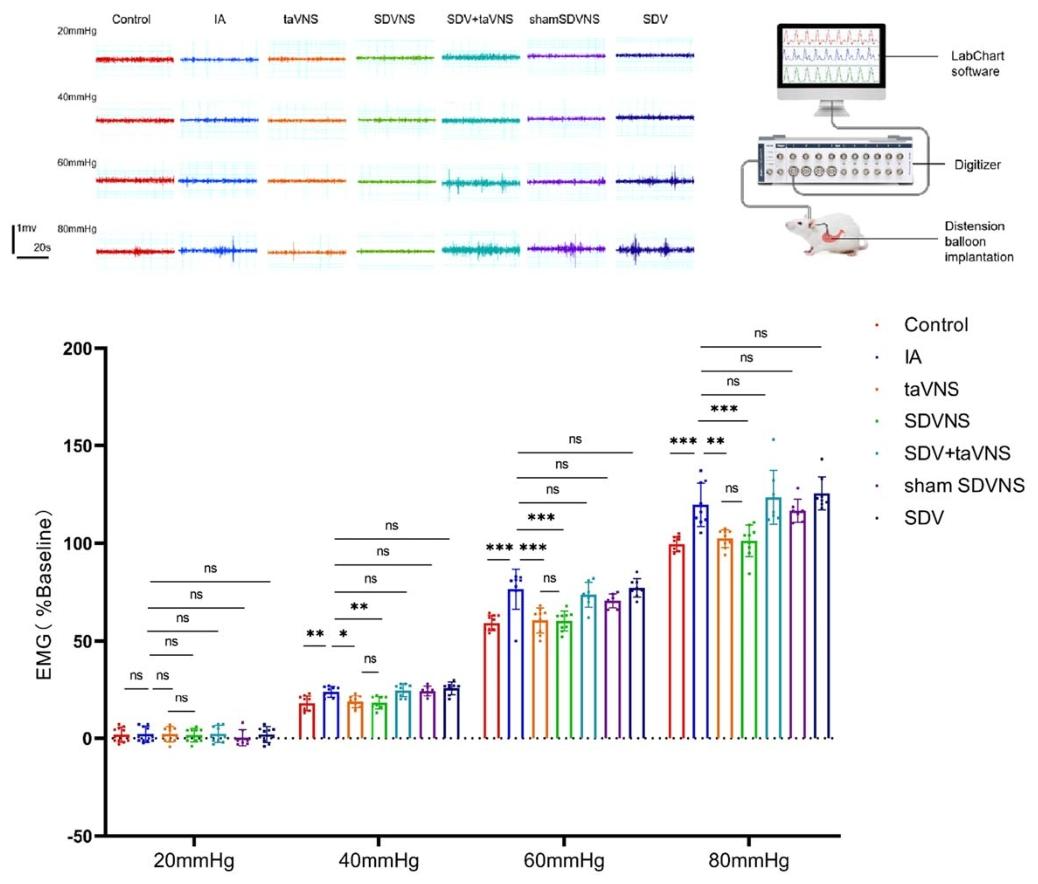
對20、40、60 和 80 毫米汞柱胃擴張產生反應的肌電圖(EMG)波形變化
HUIYING
臨床研究驗證
研究方法
研究納入36例符合羅馬IV標準(功能性胃腸病診斷的重要標準)的FD患者,隨機分為taVNS組(n=18)與假刺激組(sham-ES,n=18),采用雙盲設計。干預方案如下:
急性實驗:單次taVNS或假刺激(耳甲腔vs.前臂非迷走神經分布區),同步評估胃適應性(最大耐受飲水量,MTV)、胃慢波(體表胃電圖EGG)及自主神經功能(心率變異性HRV分析)。
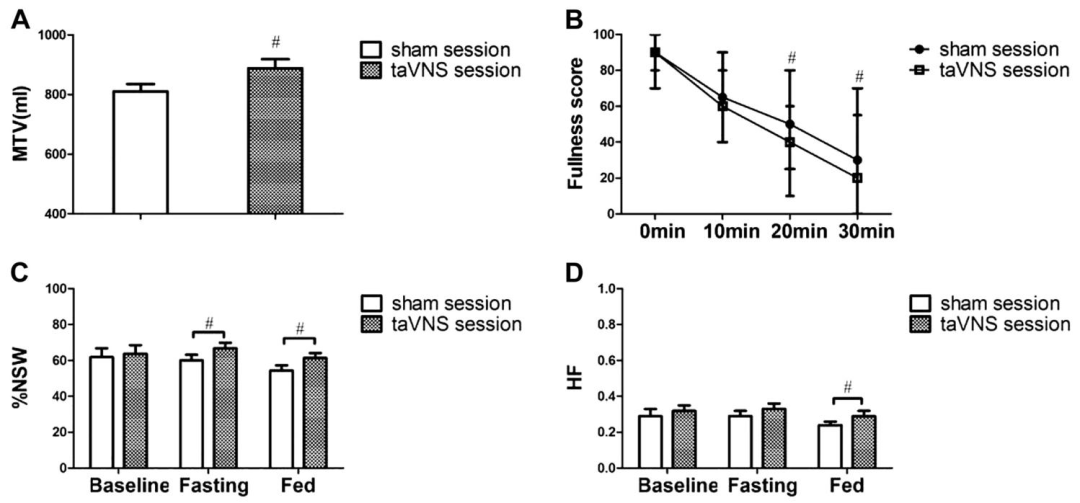
急性經皮耳迷走神經刺激(taVNS)的作用及自主神經機制
A:攝入最大量營養飲料后的胃容納功能。B:攝入最大量營養飲料后的飽腹感評分。C:在假電刺激(sham-ES)和 taVNS 期間,基線、空腹(taVNS 和 sham-ES 過程中)以及進食(飲用營養飲料后)狀態下,胃電圖(EGG)四個通道平均的正常胃慢波百分比(% NSW)。D:taVNS 對迷走神經傳出活動的影響。
慢性實驗:每日2次、每次30分鐘的taVNS治療,持續2周,對比治療前后消化不良癥狀量表(DSS)、焦慮抑郁評分(HADS)及胃功能指標變化。
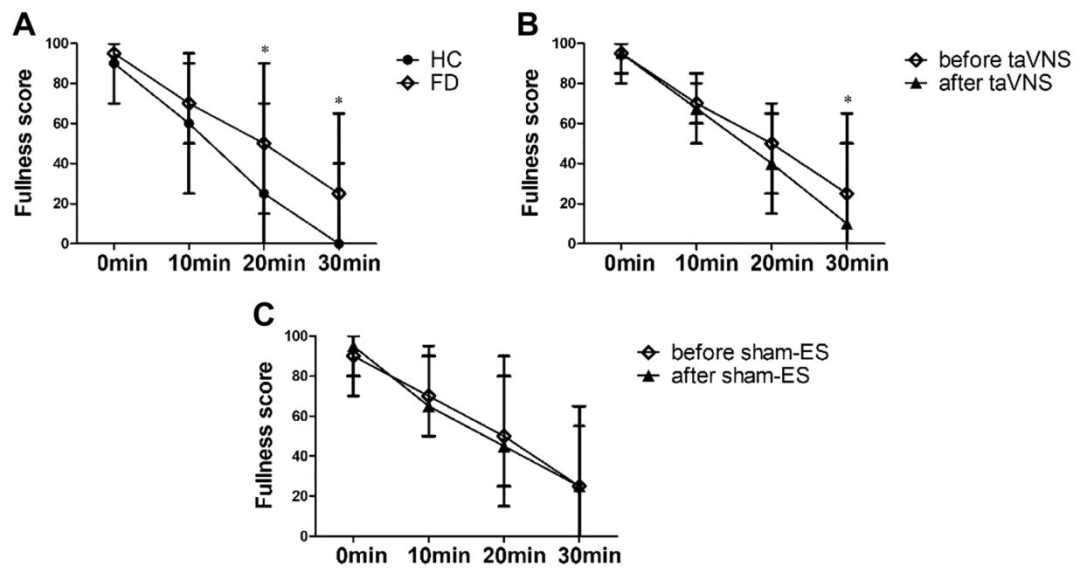
慢性經皮耳迷走神經刺激(taVNS)對胃容納功能的影響
對照設計:同時納入39例健康受試者(HC)作為基線對照。
研究結果
1.胃功能改善
胃適應性增強:急性taVNS顯著提高MTV;慢性治療2周后,taVNS組MTV恢復至健康水平,而假刺激組無改善。
胃慢波正常化:taVNS組空腹與餐后正常胃慢波百分比(%NSW)顯著增加(空腹:66.8%→76.3%,P<0.05;餐后:61.3%→66.1%,P<0.05),且與迷走神經活動(HF)呈正相關(r=0.227)。
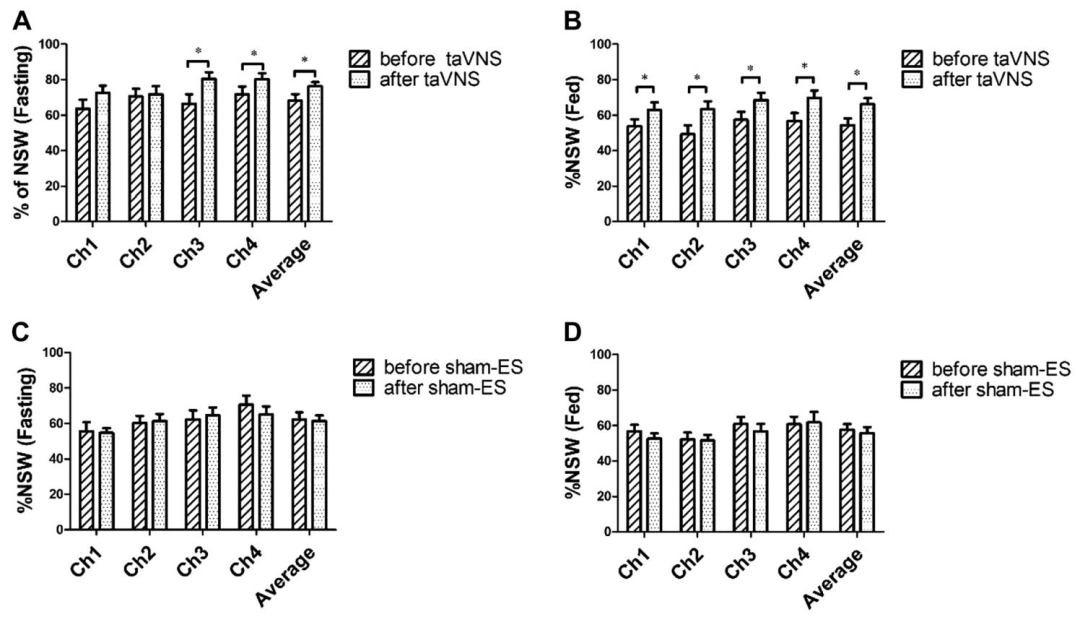
慢性經皮耳迷走神經刺激(taVNS)對正常胃慢波百分比(% NSW)的影響
2.癥狀緩解
消化不良癥狀:慢性taVNS顯著降低DSS(消化不良癥狀量表)總分,尤其是腹脹與腹痛。
餐后飽脹評分:治療后30分鐘飽脹評分從25分降至10分,假刺激組無變化。
心理狀態改善:焦慮與抑郁評分顯著下降,且與DSS呈弱正相關(焦慮r=0.433,抑郁r=0.269)。
3.自主神經機制
迷走神經活動(HF)在taVNS組顯著增強(空腹:0.32→0.42,P=0.015;餐后:0.28→0.35,P=0.048),交感迷走平衡(LF/HF)下降,證實taVNS通過增強迷走神經傳出活動改善胃功能。
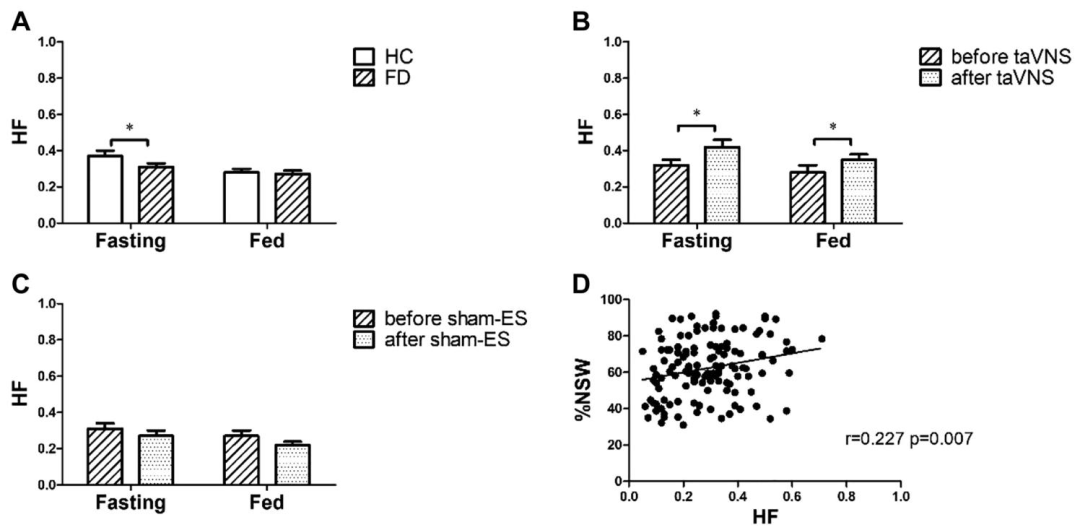
慢性經皮耳迷走神經刺激(taVNS)涉及自主神經功能的機制效應
安全性評估與總結
僅1例患者報告輕度耳鳴與失眠,無嚴重不良反應(如心動過緩或皮膚刺激)。假刺激組無顯著療效,進一步驗證taVNS的特異性作用。臨床研究證實,taVNS通過增強迷走神經活性,同步改善FD患者的胃動力障礙、內臟感知異常及心理癥狀,其非侵入性與安全性為臨床提供了創新治療選擇。未來需擴大樣本量并探索長期療效,以優化個體化治療方案。
HUIYING
taVNS的具體治療參數
靶點區域:雙側耳甲艇(cymba concha),此為迷走神經耳支的主要分布區域(唯一可經皮刺激的迷走神經分支)。
碳制電極夾置于雙耳耳甲艇處
電刺激參數 | |
頻率 | 25 Hz(部分研究對比10 Hz與25 Hz,兩者療效無顯著差異,常用頻率25 Hz) |
脈沖寬度 | 0.5 ms |
電流強度 | 0.5 mA至1.5 mA(根據患者耐受性調整) |
刺激模式 | 周期性刺激,每周期2秒開啟(on-time),3秒關閉(off-time) |
波形 | 矩形脈沖波,雙相信號 |
治療周期與頻率 | |
單次時長 | - 急性實驗:30分鐘單次刺激 |
總療程 | - 短期效果(2周):改善癥狀與胃功能 |
持續性 | 部分研究顯示療效可持續至治療后8-12周 |
微信公眾號: 回映電子
HUIYING
回映產品
本產品采用經皮耳迷走神經刺激(taVNS)技術,采用經皮耳迷走神經刺激(taVNS)技術,通過非侵入性電刺激耳甲腔及耳甲艇的迷走神經分支,精準調控耳部迷走神經分支(耳甲腔CO10、耳甲艇CO15等穴位);具有多種刺激模式、信號調節范圍大,直接作用于神經生理機制,可適用于睡眠障礙、焦慮癥狀、乏力、食欲減退、偏頭痛、以及癲癇等多種疾病的輔助治療。
 經皮耳迷走神經刺激(taVNS)
經皮耳迷走神經刺激(taVNS) 回映自研經耳迷走神經電刺激耳甲電極
回映自研經耳迷走神經電刺激耳甲電極
基本參數
刺激強度:0 - 30mA;
刺激頻率:1 - 200Hz;
刺激脈寬:100 - 1000us;
刺激維持ON狀態:1 - 500s;
刺激間歇OFF狀態:1 - 500s;
淡入淡出時間:0 - 10s.
-
醫療電子
+關注
關注
30文章
1380瀏覽量
91211 -
電刺激裝置
+關注
關注
0文章
19瀏覽量
5681
發布評論請先 登錄
電子技術幫助腦部治療探索全新領域
這些新興技術能在未來3~5年間,對社會和經濟產生重要影響
經顱電刺激系列之迷走神經刺激(VNS)

經顱電刺激適應癥之tDCS治療注意力缺陷ADHD

經顱電刺激適應癥系列之tDCS提高數學能力

taVNS經耳迷走神經電刺激適應癥之改善慢性/原發性失眠?

迷走神經電刺激適應癥之taVNS改善功能性消化不良

taVNS經耳迷走神經電刺激適應癥之緩解偏頭痛

taVNS經耳迷走神經電刺激適應癥之改善抑郁、焦慮情緒

功能性電刺激(FES)—神經假肢






 taVNS經耳迷走神經電刺激適應癥之改善功能性消化不良
taVNS經耳迷走神經電刺激適應癥之改善功能性消化不良











評論